コラム
Column
【膝の変形が気になるあなたへ】膝の痛みは本当に変形だけが原因でしょうか?

こんにちは。桃谷うすい整形外科の瀬尾です!
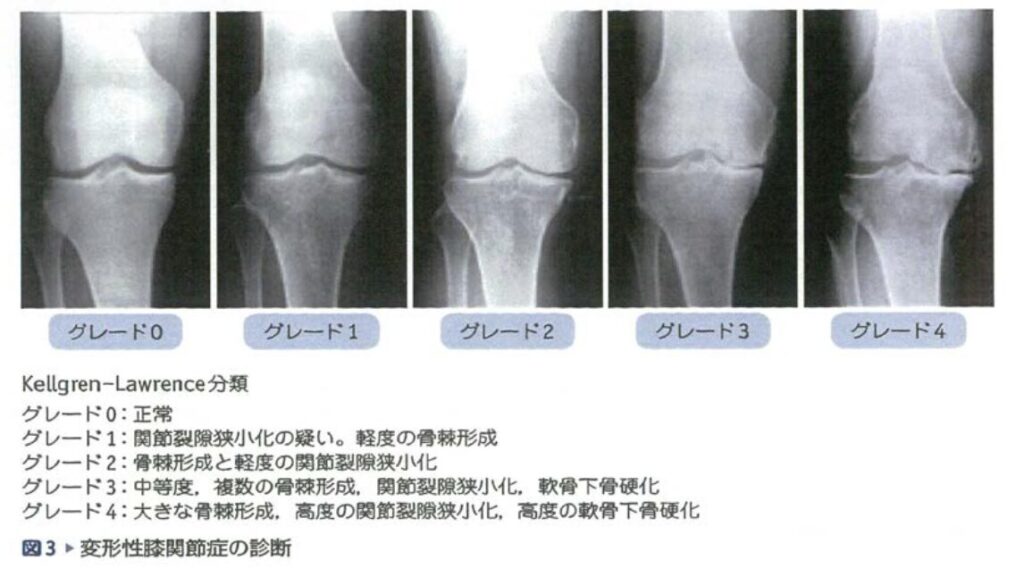
「膝の変形が進んでいるから痛いのかな……」そんなふうに不安を感じていませんか?特に60〜70歳代の方で、レントゲンを撮ったときに「変形がある」と言われた経験がある方は多いと思います。
ですが実は、膝の変形の程度と痛みの強さには必ずしも関係がないことが、近年の研究でわかってきました。本日のコラムでは、膝の内側に起こりやすい痛みとそのメカニズムについて、わかりやすく解説していきます。
膝の変形と痛みは必ずしも比例しない
まずお伝えしたいのは、膝の変形があっても「必ずしも痛みが強くなるわけではない」ということです。実際に、変形の程度と痛みの強さには強い相関がないことが、複数の研究で報告されています。
変形が進んでいても痛みをほとんど感じない方がいる一方で、軽度の変形でも強い痛みを感じる方もいらっしゃいます。つまり、膝の痛みは変形の「見た目」だけで判断できないのです。
では、膝の痛みはどこから来ているのでしょうか?次のセクションで詳しくご説明します。
痛みの原因はさまざまです
膝の痛みは、ひとつの原因だけで起こるわけではありません。特に膝の内側では、いくつかの組織が関係しています。
- 内側側副靱帯(MCL):膝の内側を支える靱帯で、膝の変形があると過剰に引き伸ばされることがあります。特に膝が伸びづらくなると、MCLが緩みやすくなり、不安定さや痛みの原因となります。
- 内側半月板:膝の内側でクッションの役割を果たす半月板です。膝の変形が進行すると内側に負担が集中しやすく、半月板がずれてしまう「逸脱」が起こることがあります。これが痛みや炎症の原因になることがあります。
- 伏在神経(膝蓋下枝):膝の内側を走る感覚神経で、膝関節周囲の組織が腫れたり炎症を起こしたりすると、神経が刺激されてピリピリするような痛みが生じることがあります。
- 鵞足(がそく):太ももから膝内側にかけて付着する3つの筋肉が集まる場所です。歩行や階段の上り下りなどで使いすぎると炎症を起こし、膝の内側の痛みにつながることがあります。
- 滑膜炎(かつまくえん):膝関節を包む滑膜に炎症が起こると、関節が腫れたり熱感を帯びたりして、痛みが増すことがあります。変形した膝では滑膜に負担がかかりやすく、炎症が慢性化するケースも少なくありません。
このように、膝の痛みは「変形=痛み」ではなく、これら複数の要因が重なって起こるのです。
膝の痛みは早めの評価が大切です
膝の痛みを感じたときに、「年齢だから仕方ない」「変形しているから痛いんだ」と諦めていませんか?実は、早めに正確な評価を受けることで、症状の悪化を防ぐことができます。
当院ではまずレントゲン検査で骨の状態や変形の有無を確認します。さらに、レントゲンでは映らない筋肉・靱帯・神経・半月板といった軟部組織の状態をチェックするために超音波(エコー)検査を行っています。
エコー検査の良いところは、リアルタイムで膝の動きや組織の状態を観察できることです。内側半月板の逸脱や靱帯の緩み、伏在神経の炎症や鵞足部の状態、そして滑膜炎の有無など、細かく確認することができます。
当院では、検査だけでなく治療までサポートします
当院では、検査だけで終わるのではなく、エコーを活用した治療も行っています。
- エコーガイド下の注射:炎症や痛みの原因部位に正確に薬剤を届けることで、効果的に症状を緩和します。
- エコーガイド下リハビリ:エコーで組織の状態を確認しながら、安全かつ効果的に筋力強化や関節の動きを改善するリハビリを行います。
患者さま一人ひとりの症状や膝の状態に合わせて、最適な治療プランをご提案いたします。
膝の痛みでお悩みの方はお気軽にご相談ください
膝の変形があるからといって痛みをあきらめる必要はありません。痛みの原因は多岐にわたるため、しっかりと評価し、適切な治療を行うことが大切です。
「膝が痛くて不安」「膝の変形が気になる」「階段の昇り降りがつらい」など、お困りのことがありましたら、ぜひ当院にご相談ください。あなたの膝の健康を一緒に守っていきましょう。
JR桃谷駅西口出てすぐの天王寺区、生野区から通院しやすいクリニック「桃谷うすい整形外科」では、質の高い医療を提供し、患者さんの問題解決に全力で取り組み、医療者全員が協力して前進し続けることを目指しています。
このコラムを書いた人

瀬尾 真矢
患者様一人ひとりの日常生活やスポーツ復帰を支援するために、適切なリハビリプログラムを提供し、患者様が自信を持って活動できるようサポートいたします。また、痛みや不快感に真摯に向き合い、最善の方法で症状を軽減し、再発予防にも力を入れてまいります。どうぞよろしくお願いいたします。
得意分野
変形性関節症(人工関節術後)、肩関節疾患(保存療法、術後)
スポーツ障害(肩関節、膝関節、足関節)